2018年度から本格導入される薬価の「費用対効果評価」をめぐる議論が佳境に入っています。
厚生労働省は、1年健康で生きられる効果を得るのに既存薬と比べて500万円以上かかる場合に薬価を引き下げる方針を決めました。ただ、具体的な薬価への反映方法はこれからで、費用対効果が既存薬よりも優れている場合に薬価を引き上げるかどうかをめぐっても意見が割れています。これまでの議論をまとめました。
「健康な1年」追加で500万円以上なら薬価下げ
医薬品の費用対効果評価は2016年度に試行的に導入。価格に見合った効果が得られているかを評価し、費用対効果が「悪い」とされれば薬価を引き下げる仕組みです、18年度の本格導入に向け、中央社会保険医療協議会(中医協)で議論が進められています。
厚生労働省は10月25日の中医協費用対効果評価専門部会・薬価専門部会・保険医療材料専門部会の合同部会に、1年健康で生きられる効果を得るのに既存薬と比べて500万円以上追加でかかる場合は薬価を引き下げる方針を提示。異論は出ず、了承されました。
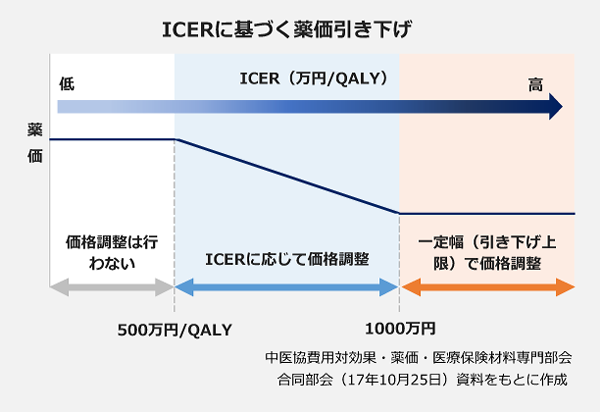
「500万円」「1000万円」の2段階で引き下げ
現在検討されている費用対効果評価は、「効果」をQALY(質調整生存年。健康を1、死亡をゼロとして数値化したQOLに生存年を掛けて算出)で評価し、それを「1」獲得するのに追加でどれくらい費用がかかるかを示すICER(増分費用効果比)を算出。ICERが一定の基準を上回る場合は、薬価を引き下げることになっています。
厚労省は費用対効果評価による薬価の引き下げについて、基準となるICERを2段階で設定し、それぞれ異なる方式で薬価に反映させる方針です。具体的には、
▽500万円/QALY以下…薬価引き下げは行わない
▽500万円/QALY超1000万円/QALY未満…ICERの値に応じて薬価を引き下げる
▽1000万円/QALY以上…一定幅(引き下げ上限)で薬価を引き下げる
というもの。「500万円」は、健康な状態で1年生きられるのに支払える額を調べた2010年の研究で大半の人が許容した485万円や、日本と生活水準が近い英国の制度の基準を参考に設定。これを2倍にすることで、2つ目の基準は「1000万円」とすることになりました。
ただし、価格調整で倫理的・社会的な要素には考慮する必要があるとの意見があったことを受け、
(1)感染症対策上の有用性が大きいなど、患者本人以外に対する有用性が高い
(2)介護費や生産性損失を含めた費用対効果分析が、公的医療保険の立場からの分析に比べて費用対効果が著しく改善する
(3)重篤な疾患に対する治療で、QOLは大きく改善しないものの生存期間が一定程度延長される
(4)難病などに対する治療で、代替する治療がない
の4項目を設け、1項目該当するごとにICERの値を5%割り引いた値で価格調整を行うことを厚労省は提案しています。4項目全てに該当すればICERが20%割り引かれることになり、薬価の引き下げが緩和されることになります。
「費用対効果いい」なら薬価をどうするか
薬価引き下げとなる費用対効果の基準は決まったものの、大きな課題がまだ2つ残っています。1つは、費用対効果が既存の治療より優れていた場合に薬価をどうするのか。もう1つは、費用対効果評価を具体的にどう薬価に反映させるのかです。
費用対効果がいい薬について厚労省は、新薬を使うことで削減される費用の範囲内で薬価を引き上げることもあり得るとの立場です。
政府が2016年12月に決めた「薬価制度の抜本改革に向けた基本方針」にも、「費用対効果の高い薬には薬価を引き上げることを含め費用対効果評価を本格的に導入する」との文言があります。10月25日の中医協合同部会でも、対照品目と比べて費用削減となる範囲で価格調整での配慮(=薬価を引き上げる)を行うことを提案しました。
「下げるしかないのはおかしい」と製薬業界
価格の引き上げをめぐっては、中医協支払い側委員が「価値が認められるものは薬価を維持し、価値が低いなら引き下げるのが趣旨だ。引き上げるという選択肢はない」(健康保険組合連合会の幸野庄司理事)と主張し、医師会委員もこれに同調。一方、製薬業界側は「(従来と)違う確度で薬の価値を評価するなら、上げることも下げることもあってしかるべき。下げるしかないのは理論的におかしい」(日本製薬団体連合会の多田正世会長)と反論しています。
厚労省も「評価をして引き上げることがあってもいい」(保険局医療課の迫井正深課長)との立場を崩していません。まだまだ溝は深く、とりまとめぎりぎりまで激しい議論が続くことになりそうです。
引き下げは「加算分だけ」?それとも「全体」?
薬価への具体的な反映方法もまだ見えません。
10月4日の中医協合同部会では、費用対効果評価による価格調整の対象となる薬価の範囲が議論に。加算部分も含めた薬価全体を引き下げの対象とすべきとする支払い側・診療側委員と、加算部分にとどめるべきとする業界側で議論が分かれました。製薬業界は「加算前の価格を下回る調整は断じて容認できない」との立場で、こちらも最後までもつれそうです。
費用対効果評価の試行的導入では、「加算率が高い」「ピーク時予測売上高が高い」などの理由で選ばれた免疫チェックポイント阻害薬「オプジーボ」やC型肝炎治療薬「ソバルディ」など7製品が対象。これらは18年度の薬価改定ではじめて費用対効果評価に基づく薬価の見直しを受けることになります。
厚労省は当初、これら試行的導入の対象品目に対する価格調整のあり方について、10月中に概要をとりまとめる予定でした。しかし、議論は遅れ気味で、18年4月を予定する本格導入に向けた道筋も見えません。
一旦は「500万円」「1000万円」と決まったICERの基準値についても、厚労省は大規模な調査を行った上で本格導入に向けて改めて検討する考え。本格導入で対象品目をどこまで広げるかなど、論点は山積しています。
「イノベーションが議論されていないことが不自然。この場は医療費をどう抑えるかが議論の中心だが、イノベーションが今の制度で十分に評価されていない部分もあるのではないか」。日薬連の多田会長は10月11日の中医協合同部会でこう訴えました。イノベーションの評価と国民皆保険の持続性――。両者の狭間で、議論は激しさを増していくことになりそうです。